Les implants médicaux sont des substituts artificiels à des parties du corps qui peuvent être introduits pour des raisons fonctionnelles (bras ou jambes artificiels), esthétiques (œil artificiel) ou thérapeutiques, de façon permanente ou temporaire. Cependant, les implants sont généralement utilisés dans un cadre thérapeutique, et peuvent être en métal, en plastique, en céramique, et même être créés à partir de tissus humains (peau, os, etc.).
Bien qu’ayant connu un essor rapide ces dernières années, l’industrie implantaire n’est pas encore en mesure d’offrir un système qui puisse remplacer ou réparer à la perfection des os endommagés par un traumatisme ou par une maladie. De plus, le corps humain est un environnement extrêmement corrosif pour le matériau implanté, et il n’existe encore pour l’instant aucun biomatériau capable d’éliminer la réaction qui se produit au contact d’un organisme vivant.
Les implants doivent s’adapter le mieux possible au corps du patient et rapidement être assimilés afin d’être efficaces et de remplir le rôle qui leur a été assigné (maintenir, assister ou redonner sa mobilité au patient).
La fabrication additive permet de résoudre les problèmes orthopédiques récurrents
Les médecins et les patients ont recours à des dispositifs médicaux conçus sur-mesure ou en séries très limitées ; or les matériaux métalliques biocompatibles et des procédés de fabrication associés s’avèrent particulièrement coûteux. De plus, les alliages de cobalt se prêtent assez mal à l’usinage de formes complexes. Ainsi, on peut utiliser des procédés de coulage ou de fusion de poudres métalliques pour réaliser certains implants, mais ces techniques nécessitent un outillage particulier et reviennent cher à produire en séries limitées ou uniques. Le titane se prête relativement mal au moulage de formes complexes, c’est la raison pour laquelle on préfèrera usiner des lingots de titane.
Depuis peu, les fabricants de matériel médical se tournent de plus en plus vers les technologies de fabrication additive métallique (frittage laser direct de métal, et procédé de fusion par faisceau d'électrons) afin de concevoir et de fabriquer des implants médicaux. L’utilisation de ce procédé de fabrication de pointe pour les implants médicaux est encourageante. Les ingénieurs travaillent en étroite collaboration avec les chirurgiens afin de produire des implants et des prothèses encore plus perfectionnés et plus anatomiques, en exploitant toutes les possibilités qu’offre l’imagerie médicale (rayons X, IRM, TDM, etc.). Ils sont ainsi capables de créer des implants médicaux d’une précision inédite dans un délai moyen de 24 heures.
La fabrication rapide d’implants sur-mesure est extrêmement valorisée, car les implants standard ne sont pas toujours adaptés aux patients dans des cas de figure complexes. Auparavant, les chirurgiens devaient réaliser des transplantations de greffons osseux, et utiliser des scalpels ou des forets d’implantologie en métal ou en plastique afin d’obtenir la forme et la taille désirée, parfaitement ajustée au patient.
La fabrication additive offre de nombreuses applications dans le domaine médical :
- Personnalisation: grâce aux prothèses ou implants personnalisés, le temps d’adaptation est plus rapide, moins douloureux et moins stressant pour le patient. De même, les dispositifs sur-mesure facilitent l’opération et la rendent moins stressante pour le chirurgien.
- Complexité géométrique : certaines structures sont difficilement réalisables ou impossibles à réaliser avec les méthodes de fabrication traditionnelles (fraisage, tournage, coulage, etc.) alors qu’il existe un désir croissant d’imiter les principes de complexité bioniques dans le but d’accélérer le processus de guérison du patient.
- Intégration fonctionnelle : les dispositifs médicaux réalisés grâce à la fabrication additive sont capables de remplir plusieurs fonctions, tout en nécessitant moins de composants et moins d’étapes de fabrication. Après la fabrication, ces dispositifs peuvent à la fois posséder une structure poreuse et une surface rugueuse, ce qui améliore l’intégration osseuse. Il n’est pas nécessaire d’avoir recours à des revêtements protecteurs ou texturés.
- Réduction des frais chirurgicaux : un patient soigné efficacement occasionne moins de frais pour l’hôpital et ne requiert pas de traitements supplémentaires. Avec l’augmentation de la productivité de la fabrication additive et le développement des procédés de « scan-to-part » en 3D à l’hôpital, les dispositifs sur-mesure pourront être posés en chirurgie ambulatoire et il ne sera plus nécessaire de garder les patients pour une hospitalisation.
- Disponibilité : le temps d’attente est raccourci, et les dispositifs médicaux imprimés en 3D peuvent être posés plus rapidement, ce qui est un avantage de taille.
L’os : le biomatériau ultime, une source d’inspiration
Les fractures sont des problèmes de santé relativement peu graves, car les os, en leur qualité de tissu vivant, entament leur processus de cicatrisation quasi instantanément. L’os est léger et solide, et est capable d’adapter sa structure à l’auto-réparation et aux demandes fonctionnelles. De ce fait, il est souvent considéré comme le biomatériau le plus efficace.
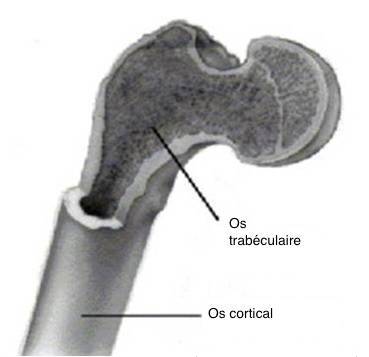
Il existe deux types de tissus osseux : trabéculaire (spongieux) et cortical (compact).
Principaux types de tissus osseux
L’os cortical forme la couche externe (cortex) de la plupart des os et représente environ 80% du poids d’un squelette humain. C’est une matière dense, et par conséquent, relativement dure, solide et rigide.
Comparé à l’os cortical, l’os trabéculaire est moins dense. Il couvre une plus grande surface pour le même poids, ce qui en fait un matériau plus mou, plus fragile et plus flexible. L’os trabéculaire se trouve généralement à la périphérie des os longs, à proximité des articulations et à l’intérieur des vertèbres. Une plus grande surface permet de mieux vasculariser l’os trabéculaire, ce qui est particulièrement important pour l’activité métabolique. Il contient généralement des cellules de moelle osseuse de couleur rouge là où a lieu la production cellulaire.
On a souvent recours au plastique pour réaliser des implants bien qu’il s’agisse du matériau le moins adapté à la formation osseuse, car les os n’y adhèrent pas. De nombreux autres implants sur le marché sont réalisés en métal, qui est plus rigide et ne se déforme pas.
La liberté de conception qu’offre la fabrication additive permet de redistribuer le matériau grâce à une structure en treillis. Il est ainsi possible d’obtenir une véritable pression grâce à des métaux durs tels que le titane ; de plus, les os adhèrent mieux à ce matériau. Si la structure en titane est suffisamment élastique pour se déformer, les cellules qui s’y sont attachées vont aussi se déformer, déclenchant une réponse ostéogénique responsable de la formation osseuse.
Les principaux segments sur le marché des dispositifs orthopédiques
Le marché des implants médicaux est en constante évolution, toujours à la recherche de nouvelles innovations. Il existe trois types d’implants principaux : les implants articulaires, vertébraux et traumatiques.
Le segment principal : les prothèses articulaires
L’arthroplastie est une procédure chirurgicale qui vise à restaurer l’intégrité et la fonctionnalité d’une articulation par la mise en place d’une articulation artificielle. Le marché des prothèses articulaires reconstructives est en hausse du fait du nombre croissant de personnes souffrant des articulations, notamment à cause du vieillissement de la population.
Les genoux et les hanches sont extrêmement vulnérables à cause de l’arthrite, et représentent la majorité des opérations de reconstruction articulaire. Les épaules sont également très concernées par ces opérations, car la chirurgie orthopédique est plus efficace que les thérapies alternatives : en effet, elle permet de réduire la douleur et de restaurer la mobilité du bras.
On assiste à des avancées dans le choix des matériaux, du design et des procédés, et à une amélioration de la sécurité et des performances concernant les implants de genoux, de hanche et d’épaule ; ceux-ci sont de plus en plus utilisés pour soigner l’arthrite sévère.
L’essor des implants vertébraux
La demande croissante en implants vertébraux s’explique par la recrudescence de problèmes de dos chroniques – notamment car les gens passent plus de temps assis au bureau. De plus, les techniques de préservation du mouvement sont désormais considérées comme étant beaucoup plus efficace que les médicaments et les thérapies physiques.
Cette tendance s’explique par la disponibilité accrue de dispositifs à forte valeur ajoutée tels que des cages de fusion ou des disques lombaires artificiels, ou encore par l’amélioration de certaines procédures telles que la réparation des fractures vertébrales, des lésions ou des anomalies médullaires et le remplacement de disques.
Les implants traumatiques
Le marché de l’orthopédie traumatique est promis à une forte hausse à cause du nombre croissant de fractures. Le nombre croissant de personnes s’adonnant à une activité sportive, et le vieillissement de la population sont responsables d’une hausse de la demande en implants orthopédiques traumatiques de fixation interne et externe. Les systèmes à plateau et à vis sont les fixateurs internes les plus fréquents pour réparer une fracture traumatique interne ; de ce fait, ce secteur est promis à un fort développement.
Quels sont les avantages de la fabrication additive métallique pour ces types d’implants ?
Remplacement des articulations coxo-fémorales : réduire le descellement aseptique et retarder l’intervention de reprise chirurgicale grâce à la fabrication additive
Quand l’articulation de la hanche est défectueuse à cause d’une maladie ou d’une fracture, elle peut être remplacée par une prothèse totale ou partielle.
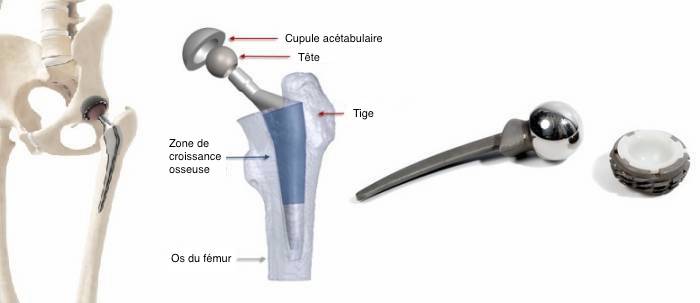
De nos jours, le remplacement des articulations coxo-fémorales est une procédure chirurgicale très répandue qui a fait ses preuves. Le concept est toujours basé sur le modèle de Sir Charnley et se compose d’une prothèse fémorale avec une tête d’un diamètre réduit, d’une cupule acétabulaire et d’un insert en polymère au milieu, ce qui limite les risques de friction et facilite les mouvements articulaires, ce qui est capital.
Articulation coxo-fémorale normale et prothèse de hanche. On peut voir la faible friction du polymère (PEHD) au niveau de la cupule
La tige peut être cimentée dans le fémur grâce à un mélange de polyméthacrylate de méthyle (PMMA) afin de servir de joint entre l’os et l’implant, ou elle peut se fixer sans ciment grâce à la croissance osseuse.
Même dans le besoin, certains patients sont dans l’obligation de patienter avant de recevoir un implant car les chirurgiens savent que ceux-ci ne sont pas destinés à durer, et que les interventions de reprise sont souvent plus compliquées que l’opération initiale de pose. La plupart des patients subissent entre une et trois reprises chirurgicales. Il est essentiel d’améliorer la durabilité des prothèses de hanche. Les problèmes liés à une fatigue mécanique sont rares, et la cause la plus commune de reprise chirurgicale est « le descellement aseptique » qui se produit généralement entre 10 et 20 ans après la pose de l’implant et qui trouve son origine dans des facteurs mécaniques et biologiques.
Un des facteurs biologiques les plus importants est la réponse biologique face aux débris d’usure produits par la surface des prothèses articulaires. Une réponse inflammatoire chronique prolongée au niveau de la surface de contact entre l’os et l’implant se manifeste par la recrudescence de certaines cellules, parmi lesquelles les ostéoclastes responsables de la résorption osseuse. Les signes et les symptômes de cette lente destruction des tissus autours de l’implant ne sont parfois pas cliniquement visibles avant d’avoir atteint un stade avancé : il s’agit d’une dégradation insidieuse. Le coefficient de frottement du matériau articulaire doit être réduit au maximum afin de limiter l’apparition de ces facteurs biologiques.
Parmi les facteurs mécaniques, on peut citer les micromouvements situés au niveau de l'interface os-implant et le phénomène de « stress-shielding » (déviation de contrainte). Les micromouvements sont le résultat d’une fixation initiale défectueuse ce qui conduit à une perte de fixation mécanique au fil du temps. Le phénomène de stress-shielding s’explique par une rigidité beaucoup trop importante de l’implant par rapport au matériau osseux. L’implant rigide supporte une trop forte partie du poids et les tissus osseux à proximité s’adaptent à ce manque de pression et se résorbent.
La fabrication additive métallique permet de lutter contre le descellement aseptique causé par les facteurs mécaniques. En plus d’offrir une meilleure stabilité durant l’opération de pose initiale grâce à une approche individualisée, les structures de surface complexes telles que les structures cellulaires ouvertes (par exemples les cupules acétabulaires qui permettent d’intégrer la structure acétabulaire) ont été conçues pour une meilleure intégration osseuse et une flexibilité accrue afin de limiter ou d’éviter le phénomène de « stress-shielding ».
Remplacement de l’articulation du genou : des systèmes parfaitement adaptés aux patients qui permettent une meilleure résistance.
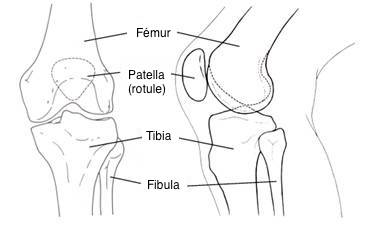
Les genoux possèdent les articulations les plus compliquées du corps humain. Ils sont composés de deux articulations qui entourent les os de la jambe :
- L’articulation la plus visible est située entre le fémur et le tibia, et la plus petite est placée entre la rotule (patella) et le fémur.
- Un cartilage articulaire lisse et dur couvre la périphérie des os et facilite les mouvements des os entre eux.
- Un liquide synovial lubrifiant produit par la membrane synoviale permet de réduire les frottements au niveau des autres surfaces d’articulation du genou.
Anatomie du genou humain
Il existe plusieurs facteurs susceptibles d’aggraver le taux d’usure de la surface de contact et ainsi d’augmenter le risque d’apparition d’ostéolyse (résorption active de la matrice osseuse), parmi lesquels : le relâchement des composants tibiaux et fémoraux, le déchirement des ligaments, ou un système de support mal fixé.
Il est évident que la flexibilité et l’articulation peuvent être touchés si le cartilage articulaire est abîmé ou usé au point de ne plus pouvoir protéger les périphéries des os qui, de ce fait, sont amenés à frotter l’un contre l’autre et à grincer. Finalement, cela peut causer de très fortes douleurs, des gonflements et une certaine rigidité. Afin de soulager les effets liés à de sévères blessures aux genoux, le patient peut être orienté vers une opération de prothèses du genou qui consiste à retirer le cartilage et l’os abimé de l’articulation et à les remplacer par des implants artificiels.
Sur le long terme, la stabilité d’un implant dépend de la croissance de l’os ; on peut également avoir recours à des vis pour stabiliser l’implant.
Les systèmes d’implant de genou traditionnels sont standardisés et adaptés au genou du patient, selon les données anatomiques relevées dans certaines zones spécifiques. Les chirurgiens choisissent généralement un modèle standard dans un premier temps, basé sur la forme et la taille du genou du patient, et réalisent les ajustements nécessaires durant l’opération.
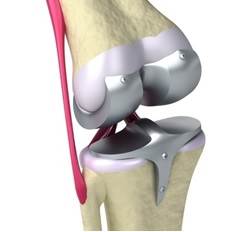
Illustration d’un implant de genou traditionnel
Les causes les plus communes de complication de prothèse du genou sont :
- Une distribution inégale du poids sur le fémur qui peut provoquer un relâchement de l’articulation
- Le recours à un implant tibial de la mauvaise taille car le chirurgien est dans l’incapacité d’en trouver un dans son catalogue. Un implant trop grand peut endommager les tissus mous et les ligaments qui entourent l’articulation du genou, et un implant trop petit peut former une saillie dans l’os spongieux. Dans les deux cas, le patient est susceptible de ressentir des douleurs post-chirurgicales
- Le polyéthylène de masse molaire très élevée (UHMWPE) placé sur le plateau tibial est susceptible de s’user. Les particules de UHMWPE usées peuvent provoquer une ostéolyse, occasionner un manque de mobilité ainsi que des douleurs. Finalement, il est nécessaire d’avoir recours à une intervention de reprise. Les UHMWPE servent à éviter le contact entre deux pièces en métal des implants tibiaux et fémoraux, mais ce problème peut survenir si un micromouvement involontaire se produit entre le plateau tibial et les UHMWPE. Dans le pire des cas, la surface de contact s’use jusqu’à ce que les deux surfaces en métal rentrent en contact.
- La pose d’un implant fémoral peut requérir un resurfaçage de la rotule, procédure responsable dans la plupart de cas de douleurs post-opératoires.
- En comparaison, les méthodes de fabrication traditionnelles telles que les machines à commande numérique, le moulage de précision ou le plastique moulé occasionnent de longs temps d’attente : en effet, il est nécessaire de concevoir, de développer et de produire des outils spécifiques.
Récemment, l’attrait pour les implants personnalisés a augmenté auprès des chirurgiens et des cliniciens car ces dispositifs prennent en compte le fait que chaque patient est unique de par son anatomie et son mode de vie.
Avec ses temps de réponse record aux demandes des chirurgiens, la fabrication additive métallique permet de produire des prothèses de genoux sur-mesure d’une précision presque irréprochable, garantissant une répartition uniforme du poids, et qui de ce fait améliorent la capacité de résistance.
Ce meilleur alignement permet au chirurgien de découper l’os et les tissus mous à l’endroit exact, ce qui réduit le risque d’embolie graisseuse et de saignement préopératoire. La perte de tissus est également moins importante, la rémission est plus rapide et les risques d’infection ou de douleurs post-opératoires sont réduits.
Enfin, l’opération de pose de l’implant imprimé en 3D demande moins d’instruments et moins d’efforts.
Les implants vertébraux : un design amélioré grâce à la fabrication additive
La discectomie cervicale antérieure avec fusion est l’exérèse d’un disque intervertébral hernié ou lésé. La discectomie consiste littéralement à retirer le disque de la colonne vertébrale, qu’il soit placé au niveau du cou ou en bas du dos. Suite à cette procédure, on peut envisager la pose de différents dispositifs afin de permettre au patient de retrouver sa mobilité :
Les cages de fusion intersomatiques
La dissectomie cervicale antérieure est une procédure sûre et efficace qui vise à traiter les hernies discales dégénératives. Cette procédure consiste à introduire un implant creux dans la colonne vertébrale afin de reconstituer la taille physiologique du disque, ce qui permet à l’os de se développer à l’intérieur et autour de cet implant et de stimuler la fusion osseuse. Traditionnellement fabriqués en PEEK, on utilise ces implants avec des vis en titane chez les patients souffrant de sténose cervicale, d’instabilité spinale ou d’autres dégénérescences.
La fabrication additive métallique permet d’améliorer les cages de fusion habituelles en combinant la biocompatibilité du titane avec la flexibilité du plastique PEEK. Les cages en titane poreux fabriquées grâce à la fusion sélective par laser permettent s’accélérer le développement osseux et d’améliorer l’ostéointégration en offrant une meilleure stabilité que les cages en PEEK traditionnelles.
Les pièces en titane offrent une répartition unique de la densité et sont tout aussi flexibles que celles en PEEK, conçues pour s’insérer parfaitement dans la colonne vertébrale. Le titane est extrêmement solide, c’est la raison pour laquelle il est possible d’intégrer des fenêtres d’inspection au niveau des parois d’un implant imprimé en 3D. On peut ainsi évaluer la croissance osseuse grâce à l’imagerie médicale. La liberté géométrique et l’intégration fonctionnelle qu’offre la fabrication additive permettent d’envisager une multitude de nouvelles options visant à reconstruire la colonne vertébrale.
Des prothèses discales sur-mesure
Il est possible d’implanter des disques lombaires artificiels plutôt que des greffons osseux ou des cages de fusion à la place du disque manquant. Cette opération peut permettre à certains patients de conserver leur mobilité. Ce dispositif joue le rôle d’un espaceur vertébral qui sert à renforcer la colonne vertébrale, et est conçu pour s’adapter parfaitement au plateau vertébral. Il est possible d’ajuster la forme et l’espacement avec beaucoup de précision à l’anatomie du patient selon les consignes du chirurgien. La fusion sélective par laser permet de fabriquer des implants en 3D en un bloc : cette solution permet ainsi de se passer des étapes d’assemblage en aval.
Les implants traumatiques, une pléthore de défis
Les implants traumatiques sont utilisés dans le cadre du traitement chirurgical de fractures, de déformations ou de tumeurs osseuses au niveau des bras, des jambes, des épaules ou encore du crâne.
Les implants crâniens
La fabrication d’implants crâniens implique des conditions préalables extrêmement exigeantes. Ce type d’implant est très compliqué à standardiser de par la forme irrégulière et unique de chaque crâne. Les implants crâniens doivent bien évidemment être biocompatibles, être conçus sur-mesure et favoriser l’intégration osseuse au niveau des bords de l’implant imprimé en 3D. Ils doivent également être perméables afin de permettre aux fluides cérébraux de circuler tout en maintenant une température minimale au niveau des tissus cérébraux (cela est particulièrement important dans les climats ensoleillés).
La fabrication additive a permis de mettre au point des implants en 3D pour des patients en chirurgie craniomaxillofaciale offrant une taille, une forme et des propriétés mécaniques optimales.
Les dispositifs de fixation interne
Les plaques sont des dispositifs fixés à un os fracturé afin de le maintenir en place. L’anatomie osseuse peut être extrêmement complexe à certains endroits ; ainsi, la plaque doit parfois être pliée dans deux directions et tordue. Généralement, l’équipe chirurgicale doit prendre le temps d’adapter la plaque le mieux possible à l’os fracturé.
La fabrication additive permet aux chirurgiens d’améliorer la guérison des patients en produisant rapidement des plaques adaptées aux traumatismes causés par les fractures.
La création de plaques parfaitement adaptées et la planification numérique du positionnement des vis permet de mieux attacher les plaques et de réaliser des opérations chirurgicales moins invasives occasionnant moins de cicatrices, un temps de cicatrisation réduit et un rétablissement plus rapide.
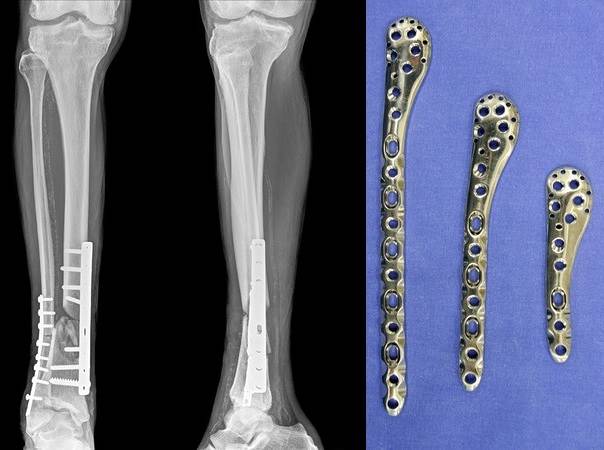
Plaques de fixation internes et fracture : une géométrie nécessairement complexe
Les implants orthopédiques obtenus grâce à la fabrication additive métallique laissent présager de multiples opportunités applicables au domaine clinique. L’amélioration de l’intégration osseuse et de la vascularisation ouvre la voie à de nouvelles innovations orthopédiques plus fiables et à de nouveaux implants médicaux imprimés en 3D. Ce bouleversement marque le début d’un nouveau tournant dans le domaine des applications médicales offrant de nouveaux designs, de nouveaux procédés de fabrication et de nouveaux défis réglementaires.
Chez Spartacus3D, nous sommes convaincus du fait que les fabricants de matériel médical devraient tirer parti de toutes les opportunités qu’offre l’impression additive métallique afin de rester compétitif et de fournir aux chirurgiens et aux hôpitaux les meilleurs dispositifs visant à maintenir, assister ou restaurer la mobilité des patients. Les technologies de fabrication additive permettent d’offrir de meilleurs résultats aux patients ainsi qu’au personnel médical.
Afin de répondre à la demande croissante, nous avons intégralement dédié plusieurs de nos machines EOS à la production de pièces en titane de qualité médicale. Notre objectif est d’offrir notre expertise et nos savoir-faire à nos clients du secteur médical, et de leur fournir des implants orthopédiques, vertébraux et traumatiques de qualité irréprochable.